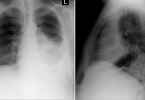
心源性肺水肿临床分几期
心源性肺水肿的临床分期为急性和慢性两种类型。心源性肺水肿是由于心脏的结构或功能异常导致液体从血液循环中渗入肺组织。当左心室充盈压持续增高时,会导致毛细血管内静水压增高,液体因此向肺泡间隙移动并积聚。这种情况可能引发一系列症状,比如呼吸困难、咳嗽并伴有粉红色泡沫样痰液、端坐呼吸以及夜间阵发性呼吸急促等。症状的发生与肺部毛细血管通透性增加有关,血浆蛋白外渗至肺间质和肺泡腔内,从而引发肺水肿。
1、诊断方法:要确诊心源性肺水肿,通常需要进行胸部X线检查、超声心动图以及利钠肽水平检测等。这些检查有助于评估心脏的结构和功能,判断是否存在瓣膜病变等问题。通过这些诊断手段,医生能够更准确地了解病情,从而制定合适的治疗方案。
2、治疗措施:心源性肺水肿的治疗主要依赖于药物和必要时的机械辅助。常用的药物包括硝普纳注射液和呋塞米片,它们的作用是减轻心脏负荷、降低心脏前后负荷,进而缓解肺水肿。在某些情况下,可能需要进行机械辅助循环支持或紧急心脏手术,以迅速改善病情。
3、生活方式调整:患者在日常生活中应避免过度劳累,确保充足的休息,以减少心脏负担。饮食方面,建议采用低盐、低脂饮食,并控制水分的摄入,以免加重水肿。合理的生活方式调整能够有效辅助药物治疗,帮助患者更好地管理病情。

心源性肺水肿是一种严重的健康问题,需要及时的诊断和治疗。通过有效的治疗和生活方式的调整,患者可以改善症状,提高生活质量。保持与医生的沟通,并遵循专业建议,是管理这种疾病的重要步骤。希望每位患者都能积极面对,获得良好的治疗效果。
相关阅读
-
肺炎预防针可以预防支原体肺炎吗
肺炎预防针不能预防支原体肺炎,因为支原体肺炎是由肺炎支原体引起的,而肺炎预防针主要针对细菌性肺炎和病毒性肺炎。预防支原体肺炎的关键在于保持良好的生活习惯和增强免疫力,同时避免接触感染源。1.肺炎预防针的 ...03-27 -
急性支气管肺炎支原体感染和支原体肺炎的区别
急性支气管肺炎支原体感染和支原体肺炎的区别在于感染部位和症状表现。支原体肺炎是支原体感染引起的肺部炎症,而急性支气管肺炎支原体感染主要累及支气管和肺泡。治疗方法包括抗生素治疗、对症治疗和增强免疫力。首 ...03-27 -
急性支气管肺炎支原体感染严重吗
急性支气管肺炎支原体感染是一种常见的呼吸道感染,严重程度因个体差异而异,通常通过抗生素治疗和症状管理可以有效控制。对于免疫力较弱的患者或未及时治疗者,感染可能加重并引发并发症,如胸膜炎或心肌炎,需密切 ...03-27 -
双肺间质性肺炎是怎么回事
双肺间质性肺炎是一种肺部间质组织发生炎症的疾病,主要表现为呼吸困难、干咳和低氧血症。治疗以控制炎症、缓解症状为主,常用药物包括糖皮质激素、免疫抑制剂和抗纤维化药物。双肺间质性肺炎的病因复杂,可能与遗传 ...03-27 -
小孩病毒性感染引起的荨麻疹怎么好不了
小孩病毒性感染引起的荨麻疹难以痊愈,需针对病毒感染和荨麻疹症状进行综合治疗。病毒感染可能持续激活免疫系统,导致荨麻疹反复发作,治疗包括抗病毒药物、抗组胺药物和外用止痒药,同时注意皮肤护理和饮食调理。1. ...03-27 -
容易感冒经期不稳怎么调理
容易感冒和经期不稳可以通过调整生活方式、合理饮食和适当运动来改善。感冒频繁可能与免疫力低下有关,经期不稳则与内分泌失调或压力过大相关。提升免疫力、平衡内分泌是关键。1.提升免疫力:保持充足的睡眠,成年人 ...03-27 -
病毒性的急性支气管炎症状
病毒性急性支气管炎的治疗以缓解症状为主,包括止咳、祛痰和抗病毒治疗,常见症状有咳嗽、咳痰、胸闷和发热。病毒性急性支气管炎由病毒感染引起,常见病毒包括流感病毒、鼻病毒和呼吸道合胞病毒,感染后支气管黏膜发 ...03-27 -
继发性间质性肺炎与特发性间质性肺炎
继发性间质性肺炎通常由外部因素如感染、药物或环境暴露引起,治疗需针对原发病因;特发性间质性肺炎病因不明,治疗以缓解症状和延缓疾病进展为主。继发性间质性肺炎的治疗包括抗感染药物、停用相关药物或避免环境暴 ...03-27 -
病毒性肺炎一般要治疗多久才会好转呢
病毒性肺炎的治疗时间通常为1-3周,具体恢复时间因病情严重程度、患者体质和治疗方案而异。轻症患者通过抗病毒药物、对症治疗和充分休息可在1-2周内好转,重症患者可能需要2-3周甚至更长时间。治疗以抗病毒药物、支 ...03-27 -
肺气肿病人适合吃什么食物
肺气肿病人应选择富含抗氧化剂、高蛋白质和易消化的食物,如深色蔬菜、鱼类和全谷物,同时避免高盐、高糖和刺激性食物。肺气肿是一种慢性肺部疾病,患者肺部组织受损,导致呼吸困难。饮食在肺气肿的管理中起着重要作 ...03-27